Punctia peritoneala (paracenteza abdominala) se poate practica în scop explorator (diagnostic), evacuator (pentru ameliorarea disconfortului abdominal si respirator) sau terapeutic (prin introducerea de medicamente – antibiotice, citostatice – în cavitatea peritoneala).
Înaintea paracentezei, pacientul trebuie evaluat clinic (excursii toracice, mișcări abdominale, frecvență respiratorie, matitate abdominală, evaluarea circulației colaterale) și paraclinic (hemoleucogramă, teste de coagulare).
Indicațiile paracentezei
- analiza unui revărsat peritoneal diagnosticat clinic
- depistarea unui hemoperitoneu la pacienţii politraumatizaţi la care se suspectează leziuni ale organelor interne
- evacuarea unui revărsat lichidian peritoneal în vederea ameliorării funcţiei respiratorii şi circulatorii
- ascită în tensiune (în cadrul unei insuficienţe cardiace, ciroze hepatice sau sindrom nefrotic)
- ascită la pacienți decompensați, cu semne de peritonită bacteriană spontană (febrili, cu distensie abdominală dureroasă, iritație peritoneală, hipotensiune sau encefalopatie)
- evidenţiere a colecţiilor pelvine la femei (sarcină extrauterină ruptă, chist de ovar, hidrosalpinx, piosalpinx), prin puncţionarea fundului de sac Douglas
- suspiciune de ascită neoplazică
- suspiciune de peritonită la pacienții cu dializă peritoneală
Contraindicațiile paracentezei
- abdomen acut chirurgical
- colecţii închistate (peritonită tuberculoasă, ascită închistată)
- prezenţa de aderenţe peritoneale (zone cicatriciale posttraumatice sau postoperatorii)
- pacienţi cu hemoragie digestivă
- pacienţi cu meteorism abdominal
- trombocitopenie sub 20.000/mm3, INR>2
Tehnica paracentezei. Cum se efectuează puncția peritoneală?
Materialele necesare pentru paracenteza abdominală sunt: antiseptic (tinctură de iod), câmpuri sterile, pansament steril, ac/trocar/cateter special din plastic siliconat, tub de drenaj, recipient colector, materiale pentru fixare la perete, mănuşi sterile. Pacientul va fi rugat să-și golească vezica urinară înaintea efectuării paracentezei.
Poziţia pacientului
- pentru puncţia peritoneală cu abord în fosa iliacă stângă pacientul este aşezat în decubit dorsal, uşor înclinat spre stânga (sau chiar în decubit lateral stâng), la marginea patului, cu jumătaea superioară a corpului ușor ridicată.
- pentru puncţia fundului de sac Douglas pacientul este aşezat pe masa ginecologică, în poziţie anti-Trendelenburg.
Locul puncţiei
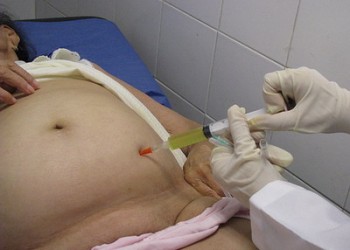
Puncţia se practică de obicei în fosa iliacă stângă (colonul descendent fiind situat într-un plan posterior, spre deosebire de cec, care este foarte aproape de peretele abdominal anterior în fosa iliacă dreaptă), pe linia spino-ombilicală, la unirea 1/3 distale cu 2/3 proximale (corespondentul punctului McBurney pe stânga) sau la jumătatea distanţei dintre cele 2 repere (punctul Monro). Acul se introduce în plină matitate percutorie, evitând vasele superficiale (paracenteza se efectuează des la pacienţi cirotici, cu hipertensiune portală, la care desenul venos este adesea accentuat). Puncţia se poate realiza şi sub ghidaj ecografic, pentru mai multă siguranţă și pentru depistarea colecțiilor localizate.
Descrierea tehnicii propriu-zise
- se dezinfectează zona cu tinctură de iod şi se izolează cu câmpuri sterile
- se poate practica anestezie locală cu xilină 1%, strat cu strat (tegument, strat muscular, peritoneu parietal)
- se ataşează trocarul la mandren sau acul la o seringă
- se introduce acul/trocarul perpendicular pe peretele abdominal (3-4 cm); depăşirea peritoneului este semnalată printr-o senzaţie de „scăpare în gol”
- la scoaterea mandrenului sau aspirarea cu seringa apare lichid peritoneal
- iniţial se recoltează eventualele probe pentru analiza lichidului peritoneal (biochimică, citologică, bacteriologică)
- dacă puncţia este evacuatorie, se ataşează tubul de dren la ac/trocar/cateter şi se permite scurgerea lichidului în recipientul colector; nu se vor evacua mai mult de 5-6 litri/şedinţă şi nu se va depăşi un debit de 1 litru/5 minute. Concomitent cu evacuarea lichidului de ascită se inițiază o perfuzie cu coloide (Voluven) sau albumină (4-6 grame albumină per litru de ascită evacuat peste 5l).
- dacă puncţia este terapeutică, după evacuarea colecţiilor septice/neoplazice se introduc antibiotice/citostatice
- după evacuarea cantităţii de lichid stabilite, se extrage brusc acul/trocarul, apoi se masează zona pentru stricarea paralelismului planurilor şi se pansează.
În ceea ce priveşte puncţia fundului de sac Douglas, aceasta se face diferit în funcţie de sexul bolnavului:
- la femeie: înaintea procedurii se realizează spălătură vaginală (cu hipermanganat de potasiu) şi dezinfecţie a vaginului (cu alcool). Cu pacienta aflată în poziţie ginecologică, se prinde buza inferioară a colului cu pensa Museux, se vizualizează fundul de sac vaginal posterior şi se introduce acul (1,5-2 cm), după care se începe aspirarea lichidului.
- la bărbat: înaintea procedurii se realizează clismă evacuatorie şi dezinfecţia mucoasei rectale (cu alcool). Se introduce acul uşor oblic şi în sus (1-2 cm), apoi se extrage lichidul.
Analiza lichidului de ascită
Lichidul de ascită se trimite la analiză pentru: numărare celule (PMN), biochimie (albumină, glucoză, amilază, lipază, LDH), citologie (celule atipice), frotiuri colorate Gram și culturi.
Incidentele și Complicațiile paracentezei
Urmează o serie de accidente și complicații ale puncției peritoneale, precum și atitudinea pentru remedirea acestora:
- imposibilitatea pătrunderii trocarului (se incizează tegumentul cu vârful bisturiului )
- puncţie negativă, prin obstrucţia acului cu fragmente tisulare (se introduce xilină sau ser fiziologic pentru dezobstruare sau se repetă puncţia în alt loc)
- oprirea scugerii lichidului peritoneal denotă obstrucţia acului cu un franjur epiploic sau cu membrane fibrinoase (se va încerca minima mobilizare a acului sau repetarea puncţiei)
- sincopă (reflexul vagal sincopal poate apărea datorită înţepării peritoneului sau evacuării prea rapide a unei cantităţi mari de lichid): se va practica resuscitarea cardiorespiratorie.
- hemoragii digestive sau intraperitoneale (apar datorită decompresiunii bruşte a cavităţii peritoneale, în special la persoanele cu risc hemoragic – cirotici, ulceroşi, malnutriţi),
- hematoame (prin lezarea vaselor parietale)
- lezarea splinei (la pacienţii cu splenomegalie importantă) – necesită hemostază chirurgicală
- lezarea ficatului (la pacienţii cu hepatomegalie importantă, când puncţia se practică în fosa iliacă dreaptă)
- lezarea viscerelor cavitare (anse intestinale, vezică urinară)
- fistule parietale la locul puncţiei
- supuraţii locale (apărute ca urmare a nerespectării măsurilor de asepsie şi antisepsie)
După paracenteză, pacientul trebuie monitorizat sub aspectul greutății corporale, tensiunii arteriale, frecvenței cardiace, temperaturii și frecvenței respiratorii.
O prezentare a procedurii + video este disponibilă pe NEJM și pe Emedicine.
foto: flickr.com

