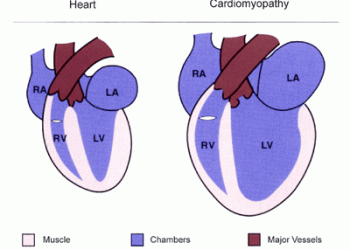
Cardiomiopatia dilatativă (CMD) este o afectiune a muschiului cardiac caracterizată prin dilatarea peretilor ventriculari si alterarea progresiva a contractiei celor 2 ventriculi.
Cardiomiopatia dilatativă apare fie idiopatic – CMD primitivă (sunt incriminate mecanisme genetice familiale), fie după consum cronic de alcool – CMD etanolică, fie în trimestrul III de sarcină sau postnatal – CMD peripartum, fie după o miocardită virală – CMD postmiocarditică, fie secundară altor afecțiuni sistemice. Din punct de vedere funcțional, CMD asociază o disfuncție sistolică uni- sau biventriculară, ducând la fenomene de insuficiență cardiacă. Boala apare la adulții tineri (25-35 ani) și este de 3 ori mai frecventă la bărbați față de femei și la caucazieni față de afroamericani.
Cardiomiopatia dilatativă este o boală foarte frecventă, apreciindu-se că circa ¼ din totalul cazurilor de insuficiență cardiacă congestivă se datorează CMD (peste 50% fiind forme idiopatice). Afecțiunea este considerată veriga finală a unei injurii miocardice produsă de agresori variați: mutații genetice, miocardite virale acute, alte injurii citotoxice sau anomalii imunologice.
Cauze
Printre cauzele cardiomiopatiei dilatative au fost implicați:
- factori genetici: rata actuală a formelor moștenite genetic este de circa 25-30% din totalul cazurilor de CMD. Cel mai adesea este vorba de o mutație genetică cu transmitere autosomal dominantă, însă au fost identificate și forme familiale cu transmitere autosomal recesivă sau X-linkată.
- sechele postmiocarditice: deși controversată, ipoteza că un episod de miocardită (virală, toxică) poate declanșa un proces autoimun care duce la CMD este singura care explică corelația între cele 2 afecțiuni cardiace. La circa 15% dintre pacienții cu CMD se constată infiltrat inflamator la biopsia endomocardică. Alte argumente ale acestei teorii au fost titrurile mari de anticorpi virali, prezența de secvențe de ARN viral și particule virale la pacienții cu CMD.
- autoimunitatea: au fost identificate anomalii atât ale imunității umorale (anticorpi anti lanțuri grele de miozină, receptori beta-adrenergici, receptori muscarinici, ATP-ază Na/K sarcolemală, laminină, proteine mitocondriale), cât și ale imunității celulare (limfocite T citotoxice și supresoare).
- citokine proinflamatorii: ipoteza este susținută de exprimarea crescută a TNF-alfa și a enzimei sale de conversie la pacienții cu CMD.
Manifestări clinice: semne și simptome
Simptomatologia apare progresiv și constă în: fenomene de insuficiență ventriculară stângă – fatigabilitate, dispnee de efort, dureri anginoase. La examenul clinic se pot constata (fenomene de insuficiență ventriculară dreaptă și stângă): semne de stază pulmonară (raluri subcrepitante în bază), respirație Cheyne-Stokes, tahiaritmii sau tulburări de conducere, galop, cardiomegalie cu deplasarea șocului apexian lateral în spațiul intercostal VI, suflu de insuficiență mitrală/tricuspidiană funcțională, semne de congestie venoasă sistemică (edeme, hepatomegalie de stază, jugulare turgescente, reflux hepatojugular), puls slab sau alternant.
Diagnostic paraclinic
- analize de laborator: pentru depistarea hipofosfatemiei, hipocalcemiei, hipo/hipertiroidismului (TSH, T4), uremiei sau hemocromatozei (sideremie, CTLF, feritină serică).
- radiografie toracică: arată cardiomegalie cu semne de stază venoasă (hiluri mărite, interstițiu accentuat, linii Kerley) și contractilitate redusă la examenul scopic.
- EKG: poate evidenția semne de hipertrofie atrială, tulburări de ritm sau de conducere, pierderea progresiei undelor R în precordiale (când există fibroză ventriculară extensivă), modificări difuze de fază terminală.
- ecocardiografia: arată dilatarea cavităților cardiace, cu cinetică redusă global, scăderea FEVS (fracției de ejecție a ventriculului stâng), prezența insuficienței mitrale funcționale (și excluderea altor valvulopatii), cu grosime normală a septului și pereților ventriculari.
- cateterism cardiac cu ventriculografie și coronarografie, doar în anumite cazuri.
Diagnosticul diferențial se face cu insuficiența mitrală organică (care asociază dilatare ventriculară secundară), dilatația cardiacă din boala hipertensivă sau boala cardiacă ischemică, pericardita lichidiană și boli cardiace infiltrative (sarcoidoză, amiloidoză, glicogenoze).
Tratament
Principiile tratamentului CMD se suprapun peste principiile tratamentului unei insuficiențe cardiace:
- regim hiposodat
- IECA sau sartani, beta-blocante, diuretice, digitalice, calciu-blocante non-DHP
- controlul aritmiilor
- pacing cardiac
- transplant cardiac
Prognostic
Prognosticul depinde de evoluția bolii la fiecare individ: unii pacienți rămân asimptomatici sau paucisimptomatici perioade lungi de timp, alții au un declin rapid pe o durată de câțiva ani. Factorii de prognostic prost sunt reprezentați de: prezența galopului protodiastolic, turgescența jugulară, FEVS scăzută, dilatație mare a cordului, regurgitare mitrală severă, aritmii sau tulburări de conducere ventriculare complexe, tonus simpatoadrenergic crescut.
Ca și complicații, pot apărea: moarte subită, tromboembolism pulmonar sau sistemic, insuficiență cardiacă refractară.

