Hemoragiile digestive reprezinta pierderi de sânge produse la nivelul tubului digestiv si care se exteriorizeaza fie pe cale bucala (prin varsatura), capsule fie pe cale anala (prin scaun), fie îm ambele moduri. În functie de sursa sângerarii, hemoragiile digestive (HD) sunt împartite în hemoragii digestive superioare (HDS) si hemoragii digestive inferioare (HDI), limita dintre cele doua fiind considerata flexura duodenojejunala (unghiul lui Treitz). În fata unui pacient cu HD, medicul trebuie sa aiba 2 obiective: sa determine sursa sângerarii si sa o opreasca si sa restabileasca echilibrul volemic.
CLASIFICARE
Din punct de vedere clinic, HD se pot exterioriza sub urmatoarele forme:
> hematemeza: reprezinta exteriorizarea unei HDS printr-un efort de varsatura. Aspectul caracteristic este de "zat de cafea", datorita digerarii partiale a sângelui în stomac (hemoglobina este transformata în hematina, sub actiunea acidului clorhidric din stomac, varsatura capatând o culoare brun-negricioasa). Daca sângerarea este masiva si rapida, varsatura poate contine sânge rosu-aprins amestecat cu cheaguri sangvine. Hematemeza este întotdeauna urmata de eliminarea de sânge prin scaun sub forma de melena, la un interval variabil de 24-48 ore. Diagnosticul diferential al hematemezei se face cu hemoptizia (sângele este proaspat, aerat, spumos), epistaxisul înghitit si gingivoragiile.
> melena: reprezinta scaunul cu sânge digerat, de culoare neagra, lucios, moale, semiformat ("ca pacura"). Pentru formarea melenei este necesara o cantitate minima de 50 ml sânge care sa stagneze 8-12 ore în tubul digestiv. Melena trebuie diferentiata de aspectul pseudomelenic al scaunului aparut dupa consumul de spanac, urzici, afine sau medicamente care contin fier.
> hematochezia: reprezinta exteriorizarea pe cale rectala de sânge proaspat sau amestecat cu cheaguri, ca urmare a unei HDI abundente (distensia lumenului intestinal duce la accelerarea peristalticii si a tranzitului intestinal, astfel încât sângele nu mai stagneaza suficient de mult în tubul digestiv pentru a capata aspectul de melena).
> rectoragia: consta în eliminarea pe cale rectala de sânge proaspat, ca rezultat al unei HDI.
> hemoragiile oculte: reprezinta sângerarile microscopice care sunt eliminate în scaun (fara a-i modifica însa în niciun fel aspectul) si care se manifesta prin aparitia unui sindrom anemic (anemie microcitara hipocroma, de tip feripriv).
HEMORAGIILE DIGESTIVE SUPERIOARE
Cauzele HDS:
1. digestive
i) surse esofagiene: varice esofagiene, esofagite erozive, ulcer esofagian, tumori esofagiene, diverticuli esofagieni, traumatisme (iatrogene - endoscopii, biopsii), sindrom Mallory-Weiss.
ii) surse gastrice: ulcer gastric, ulcer Curling (la pacientii cu arsuri extinse), ulcer Cushing (dupa interventii neurochirurgicale), gastrita acuta/cronica hemoragica, tumori gastrice, angiodisplazii, boala Menetrier, hernie gastrica transhiatala, diverticuli gastrici, traumatisme (iatrogene), boala Crohn cu localizare gastrica, volvulus gastric, anevrisme arteriale sau malformatii arteriovenoase.
iii) surse duodenale: ulcer duodenal, diverticuli duodenali, tumori duodenale (ampulom Vaterian), duodenite hemoragice,
iv) surse bilio-pancreatice: hemobilie de cauza hepatobiliara, wirsungoragie în cadrul unei pancreatite acute/cronice.
v) alte cauze digestive: ciroza hepatica, splenomegalii, tromboze arteriale/venoase.
2. extradigestive: hemopatii (hemofilie, policitemie, purpura trombocitopenica idiopatica, purpura Henoch-Scholein, leucemii, trombocitopenii, trombastenia Glanzmann, boala Hodgkin, boala von Willebrand, alte coagulopatii), vasculopatii (aterosleroza, anevrisme, teleangiectazia hemoragica ereditara - boala Rendu-Osler, vasculite, sarcom Kaposi, hemangioame), boli sistemice (sarcoidoza, lupus eritematos sistemic, poliarterita nodoasa, mielom multiplu, amiloidoza, sindrom Ehler-Danlos, pseudoxantoma elastica, scorbut), insuficienta renala în stadiul uremic.
3. medicamentoase: AINS, AIS, anticoagulante, fibrinolitice, chimioterapice.
DIAGNOSTICUL HDS
> anamneza: evidentiaza istoric de boala ulceroasa, hepatite cronice, boli hematologice, boli articulare (pentru care pacientul ia tratament cu AINS), tumori (pentru care a facut chimioterapie), boli cardiace (pentru care se afla sub tratament anticoagulant).
> semne de anemie (tegumente si mucoase palide, senzatie de sete, lipotimie, ameteli, vertij, hipotensiune, tahicardie, dispnee, extremitati reci, transpiratii profuze)
> tuseu rectal (confirma melena)
> teste paralinice (hemoleucograma, grup sangvin, teste de coagulare, teste pentru stabilirea etiologiei - ex., teste functionale hepatice)
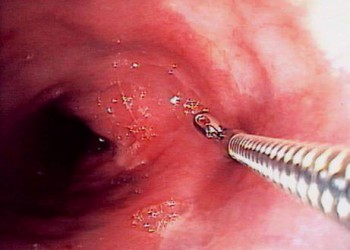
Diagnosticul etiologic se pune prin endoscopie digestiva superioara (EDS) care vizualizeaza leziunea si poate fi folosita si ca mijloc terapeutic (ligaturarea sau sclerozarea varicelor esofagiene - cu alcool sau moruat de sodiu, fotocoagulare, electrocoagulare). Tranzitul baritat gastroduodenal are dezavantajul ca nu poate fi efectuat decât dupa oprirea hemoragiei. Alte proceduri diagnostice sunt arteriografia (care poate avea si viza terapeutica), scintigrafia cu hematii marcate cu radioizotopi si CT.
STABILIREA SEVERITATII UNEI HDS
> aprecierea palorii cutaneomucoase
> estimarea cantitatii de sânge pierduta
> masurarea pulsului si a tensiunii arteriale (calcularea indicelui Algover = AV/TAs); AV peste 120/min si Tas sub 80 mmHg semnifica soc hipovolemic
> dozarea hemoglobinei si a hematocritului
> masurarea PVC
> evaluarea raspunsului la masurile terapeutice (un raspuns inadecvat sau chiar absent este un factor de prognostic prost), prin masurarea zilnica a HLG (Hb, HT si numarul reticulocitelor)
> criterii endoscopice de gravitate: EDS poate vizualiza fistule vasculare cu sângerare în jet, hemoragii în pânza, eroziune vasculara vizibila într-un crater ulceros.
Severitatea unei HDS depinde de cantitatea de sânge pierduta, de intervalul de timp în care a avut loc sângerarea (cele cronice si în cantitati mici sunt mai bine tolerate), de repetarea sângerarii si de capacitatea organismului pacientului de a tolera pierderile (pacientii cu afectiuni asociate compenseeaza mai greu deficitul volemic).
Clasificarea Forrest a leziunilor vizualizare la endoscopic:
F Ia: sângerare în jet, de origine arteriala
F Ib: scurgere lenta, nepulsatila a sângelui dintr-o leziune
F IIa: vase vizibile la baza unei leziuni (într-un crater ulceros)
F IIb: cheag aderent
F IIc: culoare neagra la baza leziunii
F III: stigmat de sângerare
Leziunile endoscopice din stadiile F I, IIa si IIb au un risc crescut de resângerare.
Clasificarea Orfanidi a HDS:
> HD micã: pierdere sub 500 ml (8-10% din volemie), AV, TA normale, HT > 35%, Hb > 10-12 mg/dl
> HD medie: pierdere între 500-1000 ml (10-20% din volemie); apar semne de vasoconstrictie perifericã (paloare, extremitãti reci, lipotimie), TAs > 100 mmHg, AV < 100/min, indice Algover > 1, HT = 25-35%, Hb = 8-10 mg/dl
> HD mare, pierdere între 1000-2000 ml (30-40% din volemie); semnele de vasoconstrictie perifericã se accentueazã (lipotimie, transpiratii reci, tahicardie, tahipnee, oligurie), TAs < 100 mmHg, AV > 100/min
HT < 25%, Hb = 5-8 mg/dl
HD severã: pierdere între 2000-3000 ml (> 50% din volemie); pacientul este în soc, are puls filiform, TAs < 70 mmHg, AV > 120/min, indice Algover > 1,5, HT < 15%, Hb < 5 mg/dl
HD cataclismicã: pierderi peste 3000 ml, risc de exsaguinare, decompensare brutalã, risc major de deces
TRATAMENT
La pacientii la care HDS produce dezechilibre hemodinamice, tratamentul trebuie instituit cât mai rapid posibil. Obiectivele tratamentului sunt: identificarea si oprirea sursei hemoragiei si reechilibrarea volemica.
> masuri generale: montare de sonda nazogastrica, lavaj gastric (cu solutii alcaline - bicarbonat de Na), refrigerare gastrica, reechilibrare volemica, initial cu solutii cristaloide (ser fiziologic, solutie Ringer) si ulterior coloidale (albumina, HAES), sub controlul diurezei, al TA si al PVC. Daca este necesar, se vor face transfuzii de sânge izogrup izoRh sau transfuzii de masa eritrocitara.
> corectarea unor eventuale deficite ale coagularii: prin administrarea de sânge integral, plasma proaspata, masa trombocitara, factori VII recombinat, vitamina K, etamsilat, calciu gluconic, adrenostazin.
> reducerea secretiei gastrice (responsabila de o mare parte din cazurile de HDS): inhibitori de pompa protonica (omeprazol, lansoprazol) sau blocantii H2 (famotidina, ranitidina, nizatidina), solutii alcaline protectoare (bicarbonat, sucralfat, analogi de prostaglandine).
> limitarea sângerarii prin realizarea vasoconstrictiei în teritoriul splahnic: prin administrarea de vasopresina, noradrenalina, somatostatina
> tratament endoscopic (alcoolizare, electrocauterizare, fotocoagulare laser pentru hemoragiile prin leziuni ulceroase; bandarea pachetelor varicoase sau scleroterapie pentru varicele esofagiene) sau angiografic (prin injectare de vasoconstrictoare - vasopresina sau prin embolizare selectiva cu Gelfoam)
> în cazul hemoragiei prin varice esofagiene rupte, se va aplica sonda cu dublu balonas (Sengstaken-Blakemore) care se introduce prin nas pâna când balonasul gastric ajunge la nivelul cardiei, apoi se tractioneaza sonda si se umfla balonasul esofagian (care va produce hemostaza prin compresiune). Sonda cu dublu balonas (Sengstaken-Blakemore), ca si sonda cu un singur balonas (Linton) sunt solutii temporare de hemostaza, riscul de resângerare dupa scoaterelor lor fiind de pâna la 50%. Sonda nu poate fi mentinuta un timp îndelungat deoarece poate produce escare si necroze de decubit ale peretelui esofagian.
> tratamentul chirurgical este rezervat situatiilor în care tratamentul medicamentos esueaza, în cazul hemoragiilor cataclismice cu soc hipovolemic, hemoragiilor care se repeta la intervale scurte de timp si hemoragiilor care necesita transfuzii de sânge abundente sau cu o grupa rara.

